观看完整视频,参与有奖答题,请戳我 >>
糖尿病不可怕,可怕的是并发症。糖尿病并发症猛于虎,可致眼、脑、心、肾、神经、足等损害,从而导致残疾和死亡。糖尿病视网膜病变(DR)是 45-55 岁中国人群视力丧失的主要原因。
从流行病学数据看糖尿病视网膜病变
全球有 1.8 亿糖尿病患者,预计到 2030 年将达到 3 亿,中国居首位有 9200 万。在糖尿病病程 15 年以上的人群中,约 80% 会发生糖尿病相关的眼部病变。而 DR 是 WHO 认定的三大致盲眼病之一,是劳动人群视力丧失的主要原因。
DR 流行病学国内外数据基本一致:
DR 患病率:国内 24.7%-37.5%,国外 28.5%;
增生性 DR 患病率:国内 3.3%-7.4%;威胁视力的糖网病变患病率:国外 4.4%。
糖尿病视网膜病变的发生机制与分型
目前 DR 的发病机制尚不明确,有研究发现,慢性高血糖会引起氧化应激炎症,使视网膜周细胞丢失,血管通透性增加,导致视网膜屏障破坏,微血管渗漏;微循环障碍使局部组织缺血缺氧,血管内皮生长因子(VEGF)大量升高,促进血管增殖性改变,最终威胁视力。
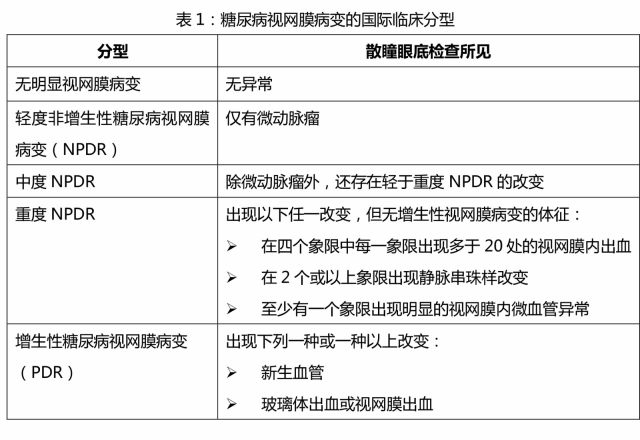
DR 的国际临床分型见表 1。
90% 的 DR 盲可通过早期发现和干预避免
《中国 2 型糖尿病防治指南(2017 版)》建议糖尿病患者及早眼底筛查,定期随访(见表 2)。

轻中度的非增殖期糖尿病视网膜病变患者在控制代谢异常和干预危险因素的基础上,可进行内科辅助治疗和随访,对于突发失明或视网膜脱离、黄斑水肿、重度 NPDR 或 PDR 可转诊眼科进行专科治疗。
DR 早期进行药物干预可阻止或减缓其进展
2017 年中国《糖尿病微循环障碍临床用药专家共识》在血管保护剂中首推羟苯磺酸钙治疗 DR(I 类,A 级)。羟苯磺酸钙(导升明 ®)的血管保护机制是抗氧化炎症和抗 VEGF 作用,可减少血管渗漏,保护微血管,改善微循环。
一项随机、双盲、安慰剂对照试验证实,早期 DR 患者使用羟苯磺酸钙治疗 24 个月,可延缓眼底微动脉瘤生成,减少出血;还可显著改善 DR 分级水平,延缓 DR 进展。另一项研究表明,羟苯磺酸钙治疗糖尿病肾病患者 90 天,90% 的患者微量白蛋白尿可恢复正常。所以一旦诊断 DR,应启动血管保护剂治疗;且全程都要控制危险因素,降糖、降压、降脂;晚期 DR 要进行眼科专科治疗。
现场问题:
1. 急性出血期的 DR 患者是否要停用导升明 ®?
2. 导升明 ®是否要按疗程服用?
3. 导升明 ®能不能一直服用?
