作为内分泌的临床医生,平素里见到的不是低血糖就是电解质紊乱而导致的惊厥,但是下面这一个病人虽然常见,但是一定要给自己敲响下警钟
患者,女 70 岁,主因「反复抽搐晕厥 1 年,再发 2 小时」入院。
等等,这不是神经内科的疾病嘛?怎么跑到内分泌科了?
病例分享
现病史:患者自 1 年前无明显诱因开始出现反复的抽搐伴晕厥,家人观察到患者发作时,手足抽搐,双上肢屈曲,上下肢强直性伸直,双眼向上凝视,无口吐白沫、大小便失禁,每次发作大约 1 min,可自行缓解,发作间歇时间不等,发作后,患者全身乏力,无头痛、恶心及呕吐,无腹痛及腹泻,当时就诊于当地门诊,给予补液支持治疗,并未作特殊检查,患者于昨日再次出现上述抽搐,家人说服患者并前往医院就诊。患者自发病以来,食欲稍减退,精神尚可,大小便正常,体重无明显变化。
既往史:无高血压、糖尿病及心脏病史,已停经,绝经后阴道无流血,否认家族类似发作史。
入院查体:神清,全身皮肤巩膜无黄染,皮肤粗糙,头发稀疏,浅表淋巴结未扪及肿大,甲状腺不大,颈软,双肺呼吸音粗,未闻及明显干湿性啰音,心音有力,律齐,腹软,未触及明显包块,双肾区无叩击痛,双下肢无水肿,神经系统查体未见明显异常。
辅助检查:血常规、大小便未见异常,肝肾功能无明显异常(其中碱性磷酸酶正常);电解质:钾:4.4 mmol/L,钠:137 mmol/L,氯:90 mmol/L,钙:1.48 mmol/L,磷:2.3 mmol/L,Glu:6.1 mmol/L。
综合以上资料,这个患者是低钙高磷状态,是一个很重要的发现,那么反复抽搐可能与低钙有关,首先得给予对症处理,先解决患者抽搐的问题。
入院后给予葡萄糖酸钙后,患者第二天、第三天未在发生抽搐,那么诊断的话,就诊断:低钙血症???
可是患者反复有 1 年了,这个得注意下,虽然说老年人钙会流失,但是患者饮食不错,都应该能补回来,为何能持续反复出现抽搐晕厥症状呢?
看起来患者现在「平稳了」,但也是暂时的,说不定以后还会再次发作;
再次完善相关检查:心电图示:Q-T 间期延长;胸片:双肺纹理增粗;脑电图:未见异常;头颅 CT 示:双侧基底节区对称性斑片状钙化;PTH:5ng/L。
好像这次完善的检查有收获啊…
「水落石出」…
病因原来是甲状旁腺功能减退症(甲旁减)。
附影像学
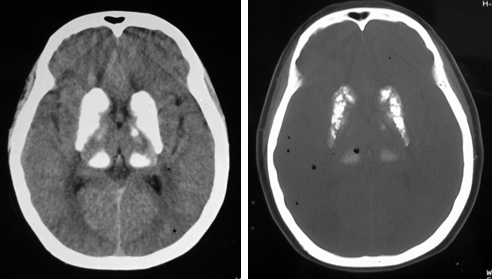
最后诊断:甲状旁腺功能减退症(甲旁减)
1.甲状旁腺功能减退症的临床表现有哪些?
附:

2. 急性低钙血症如何处理?
处理原则为补充钙剂和活性维生素 D,并需纠正低镁血症。治疗目标为将血钙升至正常低值或略低,缓解临床症状和低血钙的并发症;同时,避免治疗后继发的高钙血症和高钙尿症。
(1)补充钙剂:用 10% 葡萄糖酸钙 10~20 ml 缓慢静脉推注(90~180 mg 元素钙,10~20 min),通常症状立即缓解;如果症状复发,必要时可重复,需间隔 30 min~1 h 以上;
(2)对于症状反复多次出现难以缓解者,可持续静脉滴注钙剂,每日补充大约 500~1000 mg 元素钙,即将 10% 葡萄糖酸钙 100 ml(930 mg 元素钙)稀释于 5% 葡萄糖液 1000 ml 内,按每小时 50 ml(45 mg 元素钙,不超过元素钙 4 mg/kg 为宜)的速度静脉滴注,钙剂溶液的最高浓度最好控制在 100 ml 溶液内元素钙<200 mg(100 ml 溶液稀释不超过 20 ml 的 10% 葡萄糖酸钙),以免刺激血管,且避免输液外渗。
(3)输液期间复查血钙,避免血钙水平过高(要从输液手臂对侧抽取血液标本),维持血清钙 2.0 mmol/L 即可;
(4)若发作严重,可短期内以地西泮及苯妥英钠肌肉注射,以迅速控制搐搦与痉挛(临床常用地西泮);
(5)如低血钙仍然不能纠正,症状不能缓解,可同时口服每日 1000~2000 mg 元素钙;
(6)使用活性维生素 D:由于 HP(甲状旁腺功能减退症)患者缺乏 PTH,活性维生素 D 的生成受阻,可给予骨化三醇 0.25~2ug/d 或更大剂量,分次口服,起效快,口服 3~6 小时血药浓度达峰值,半衰期为 5~8 h;
(7)纠正低镁血症:低镁血症常与低钙血症并存,严重低镁血症(低于 0.4 mmol/L)时可出现低钙血症和手足搐搦,在补充钙剂和应用维生素 D 的同时,病程长、低血钙难以纠正时,予以补镁剂,10% 硫酸镁 10~20 ml 缓慢静脉注射(10~20 min),如血镁仍低,1 h 后可重复注射(要注意避免外渗)。
3. 临床上容易出现的误区
(1)甲状旁腺功能减退治疗误区在于维持血钙区间,使用大剂量钙剂和活性维生素 D,容易出现高尿钙症,从而导致肾结石、肾功能不全等,因此治疗目标不是维持正常的血钙,而是最小的剂量钙剂和维生素 D 使症状缓解而不出现高尿钙,因此治疗期间应该检测 24 h 尿钙,不宜超过 250 mg;
(2)常染色体显性遗传的甲状旁腺功能减退症更易发生高尿钙血症,而传统的治疗方案更容易出现,因此必须在检测尿钙的基础上进行,也可采取补充 PTH 或者甲状旁腺移植等治疗。
参考文献:
[1] 中华医学会骨质疏松和骨矿盐疾病分会, 中华医学会内分泌分会代谢性骨病学组. 甲状旁腺功能减退症临床诊疗指南. 中华骨质疏松和骨矿盐疾病杂志.2018,11(4):323-338.
[2] 廖二元. 内分泌代谢病学 [M].3 版. 北京: 人民 卫生出版社,2012: 564-574.
[3] Powers J,Joy K,Ruscio A,et al. Prevalence and in cidence of hypoparathyroidism in the United States using a large claims database[J].J Bone Miner Res, 2013,28: 2570-2576.
[4] Underbjerg L,Sikjaer T,Mosekilde L,et al. Cardio vascular and renal complications to postsurgical hypoparathyroidism: a Danish nationwide controlled historic follow-up study [J]. J Bone Miner Res,2013,28:2277-2285.
[5]Underbjerg L,Sikjaer T,Mosekilde L,et al.The epidemiology of nonsurgical hypoparathyroidism in Denmark: a nationwide case finding study[J].J Bone Miner Res,2015,30: 1738-1744.
