
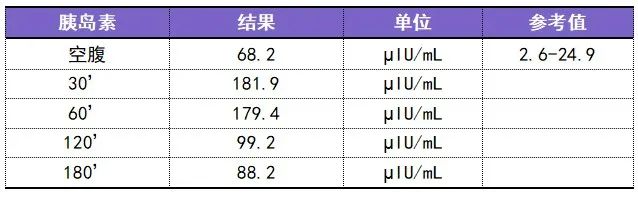
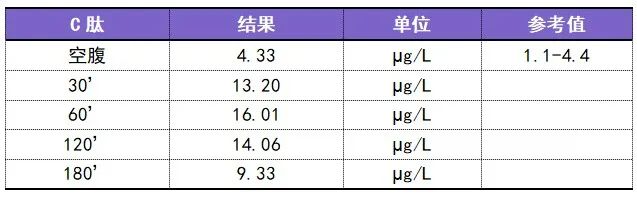
首先看一下这位患者的 OGTT、胰岛素 CP 释放试验结果: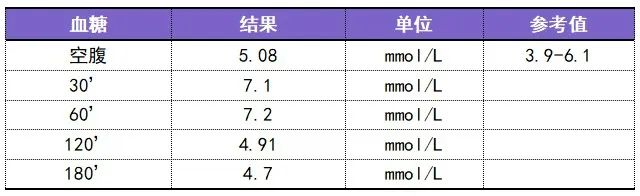
图片来源:作者提供
这是一位垂体依赖性库欣病术后的患者,当前未使用激素替代治疗,但有腹型肥胖,BMI 为 28.82 kg/m2。
可以看到该患者血糖仍在正常范围,但却存在明显的胰岛素抵抗状态。糖尿病的发病机制包括胰岛素抵抗及胰岛功能衰竭或不足,该患者后续进展为糖尿病的风险增高。
因此我们在诊断糖尿病的时候不能只顾着看血糖数值,却忽略胰岛素及 C 肽释放试验,以至于漏诊胰岛素抵抗,错失及时干预的时机。
胰岛素抵抗
胰岛素抵抗是胰岛素敏感性降低和胰岛素反应下降的一种状态。胰岛素抵抗不仅仅提示机体降糖的能力下降,也提示机体正在饱受高胰岛素血症的影响。
1. 病因
胰岛素抵抗为先天性及获得性两种类型。
先天性胰岛素抵抗多见于基因突变、染色体异常及某些遗传易感性疾病。获得性胰岛素抵抗在临床中更为常见,包括生理及病理性因素。
生理性因素包括:年龄、各种不良生活方式所导致的肥胖、骨量减少、活动不足、营养失衡、精神应激等,均为常见的生理性因素。
病理性因素包括:库欣综合征、肢端肥大症、甲亢等。
其中上述的病例患者为垂体依赖性库欣,胰岛素抵抗为该病常见的表现之一。主要在于垂体刺激肾上腺素大量分泌血皮质醇,增加了糖异生及肝糖原输出,拮抗了胰岛素的作用。糖皮质激素主要作用的器官为肝脏、脂肪及骨骼肌: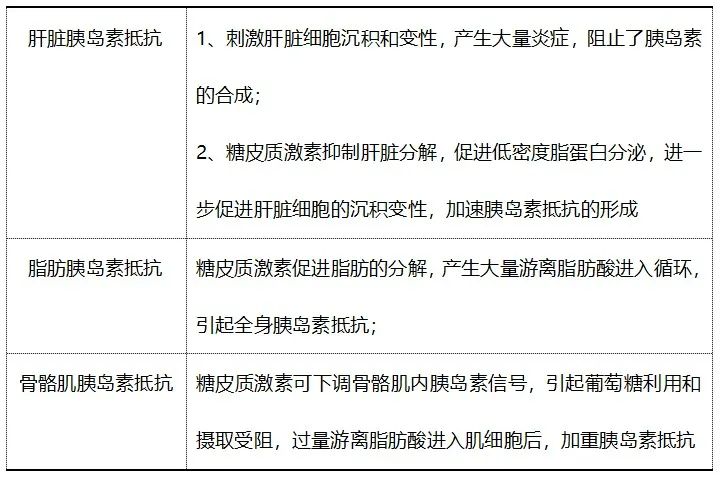
图片来源:作者提供
肥胖目前是导致胰岛素抵抗最常见的病因,且国内人群以内脏脂肪肥胖为主,较西方人更容易出现胰岛素抵抗。
2. 胰岛素抵抗的危害
胰岛素抵抗是机体降糖能力下降的一种体现,患者基本无症状,即便患者的血糖处于正常范围,但危害是存在的。
(1)促进胰岛 β 细胞大量分泌胰岛素,促进脂质的合成,加速机体的肥胖、脂肪异位沉积,导致血脂紊乱;
(2)随着胰岛 β 细胞的功能逐渐不足或衰退,进展至糖尿病前期或糖尿病;
(3)兴奋交感神经,可激活肾素-血管紧张素-醛固酮系统(RASS),增加肾小管水钠水重吸收,引起血压升高,部分患者可出现下肢水肿,如果有心脏疾患患者甚至可加重心脏负担,诱发心衰;
(4)引起血管内皮细胞功能紊乱,引起血脂紊乱、高血压促进动脉粥样硬化,导致动脉粥样硬化性心血管疾病(ASCVD)事件出现;
(5)胰岛素抵抗还与多囊卵巢综合征(PCOS)、肿瘤等有关。
3. 哪些人需要进行胰岛素抵抗评估?
临床中建议对以下患者进行胰岛素抵抗评估:
◆ 超重/肥胖、糖尿病、高血压、ASCVD、非酒精性性脂肪肝、PCOS、睡眠呼吸暂停综合征等患者,这部分人群多伴随有胰岛素抵抗,建议检查期间常规进行胰岛素抵抗评估。
◆ 临床中常用 OGTT + 胰岛素 C 肽释放试验了解胰岛素分泌状态,也可同时对血糖情况做出大致判断,使用较为广泛。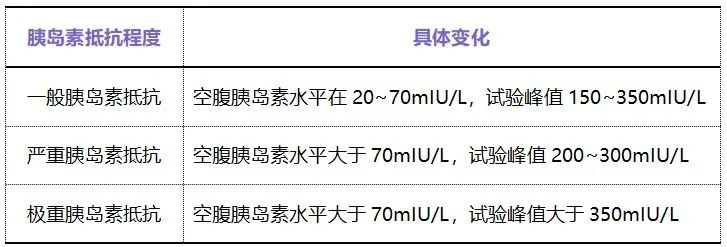 * 其中空腹胰岛素大于 30 mIU/L 可作为遗传性胰岛素抵抗综合征和 B 型胰岛素抵抗综合征的诊断依据之一图片来源:作者提供
* 其中空腹胰岛素大于 30 mIU/L 可作为遗传性胰岛素抵抗综合征和 B 型胰岛素抵抗综合征的诊断依据之一图片来源:作者提供
4. 药物改善
二甲双胍可作为改善胰岛素抵抗的首选药物,主要作用于肝脏,但对外周胰岛素抵抗的改善作用较小。
对于 2 型糖尿病合并胰岛素抵抗的患者应首选二甲双胍治疗。糖尿病前期合并胰岛素抵抗的患者也可使用,但是不用于糖尿病预防。
图片来源:作者提供
此外,二甲双胍还可改善非酒精性脂肪肝及其引起的肝损害甚至纤维化、血脂代谢及合成、降低体重,对 PCOS 引起的胰岛素抵抗也有改善作用。而这些因素均与胰岛素抵抗相关。
专业审核 | 史晓阳 副主任医师

参考文献(上下滑动查看)
[1] 中华医学会糖尿病学分会,胰岛素抵抗相关临床问题专家共识(2022 年版),中华糖尿病杂志,2022,14(12):1368-1379
[2] 膨金鹏,李勇刚,胰岛素抵抗与心功能研究进展,儿科药学杂志,2022,28(10),1672-108X(2022)10-0060-04
[3] 李涛,傅继华,王天莹,糖皮质激素诱导胰岛素抵抗的研究进展,海峡药学,2015,27(5),1006-3765(2015)05-0336-0001-05
[4] 刘莉,李娜,胰岛素抵抗与心房颤动,国际心血管杂志,2022,49(4)
[5] 中华医学会内分泌学分会,中国成人糖尿病前期干预专家共识,中华内分泌代谢杂志,2020,36(5):371-380
[6] 中国内分泌相关专家小组,二甲双胍临床应用专家共识(2018 年版),中国糖尿病杂志,2019,27(3):161:173
