甲亢(hyperthyroidism)是由多种病因引起,甲状腺腺体本身产生甲状腺激素过多,导致以神经、循环、消化等系统兴奋性增高和代谢亢进为主要表现的临床综合征。引起甲亢的病因很多,临床上最常见的是弥漫性甲状腺肿伴甲亢(Graves 病)。 作者根据《内分泌代谢病学》绘制
作者根据《内分泌代谢病学》绘制 
甲亢诊断标准:
① 怕热多汗,多食易饥,大便次数增多,体重下降等高代谢症状,伴心悸、手颤、烦躁失眠、易激惹等;
② 甲状腺肿大和/或甲状腺结节;
③ 血清促甲状腺激素(TSH)水平降低,总三碘甲状腺原氨酸(TT3)、游离三碘甲状腺原氨酸(FT3)、总甲状腺素(TT4)、游离甲状腺素(FT4)升高。
具备以上 3 项,并除外非甲亢性甲状腺毒症,诊断甲亢即可成立。
轻度甲亢患者血清 TT4 和 FT4 正常,只有血清 T3 升高,血清 TSH 降低或检测不到,称为「T3 型甲亢」。

Graves 病诊断标准:
>>点击阅读《甲状腺功能亢进症基层诊疗指南 (2019 年)》
《甲状腺功能亢进症基层诊疗指南 (2019 年)》推荐:
① 甲亢症状和体征;② 甲状腺弥漫性肿大;③ 血清 TSH 水平降低,TT3、FT3、TT4、FT4 升高;④ 眼球突出和其他浸润性眼征;⑤ 胫前黏液性水肿;⑥ TSH 受体抗体(TRAb)阳性。
在以上标准中,① ~ ③ 项为诊断必备条件,④ ~ ⑥ 项为诊断辅助条件。
亚临床甲亢
亚临床甲状腺功能亢进症(subclinical hyperthyroi-dism),简称亚临床甲亢,定义为血清 TSH 水平低于正常值范围下限甚至测不出,而血清 FT4、TT3 和(或)FT3 处于正常范围内。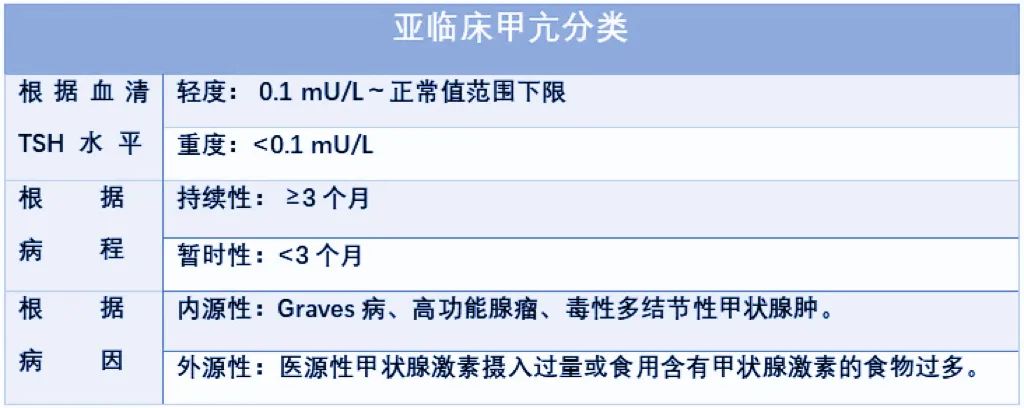
一过性亚临床甲状腺毒症则常见于抗甲状腺药物或放射性碘治疗甲亢过程中,或亚急性甲状腺炎、无痛性或寂静性甲状腺炎等。
此外,一些特殊疾病状态导致单纯血清 TSH 水平降低,如垂体或下丘脑疾病、精神疾病、非甲状腺素类其他药物(多巴胺、多巴酚丁胺、大剂量糖皮质激素、溴隐亭、生长抑素类似物、促性腺激素释放激素类似物、苯丙胺和贝沙罗汀等)、严重的甲状腺功能正常性病态综合征(sss)。
故老年人血清 TSH 降低伴甲状腺激素水平正常,需在 3 个月内复查,得到类似的结果才能诊断亚临床甲亢。
抗甲状腺药物
临床甲亢对心脏、骨骼和认知功能等均有不良影响,无论患者年龄如何均需要治疗。
治疗甲亢有 3 种方法,即抗甲状腺药物(ATDs)、放射性碘治疗(RAI)和手术治疗。药物治疗在我国较为常用,ATDs 有甲巯咪唑(MMI)和丙硫氧嘧啶(PTU)。
ATD 适应证:
①病情较轻,甲状腺轻至中度肿大的患者;② 青少年、儿童、甲亢伴有妊娠者,老年患者,或合并严重心肝肾等病不宜手术者;③ 甲状腺手术后复发,又不适用于 I131 治疗者;④ 手术前准备;⑤ 作为 I131 治疗的辅助治疗。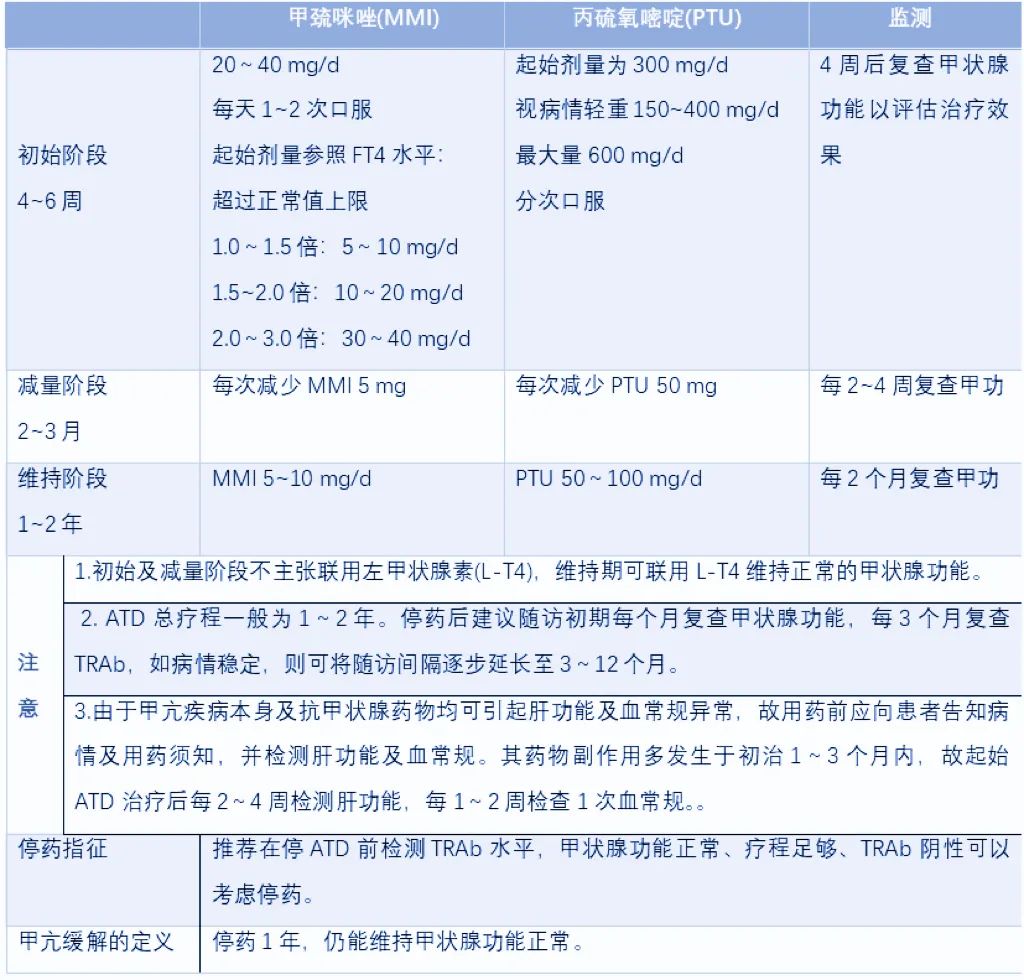 一般成人甲亢药物治疗及注意事项图源:作者整理
一般成人甲亢药物治疗及注意事项图源:作者整理 
老年甲亢
>>点击阅读《中国老年人甲状腺疾病诊疗专家共识(2021)》
《中国老年人甲状腺疾病诊疗专家共识(2021)》推荐:
老年作为甲亢患者特殊群体应特别注意迅速控制甲亢,避免复发。
(1)抗甲状腺药物治疗的适应证
对于病情较轻且无心脏并发症的老年 Graves 病甲亢患者,对于生存期有限的老年毒性多结节性甲状腺肿患者,不能遵守辐射防护的患者,可长期服抗甲状腺药物维持治疗。
(2)起始剂量
老年甲亢患者甲状腺激素升高程度较轻,而抗甲状腺药物不良反应与剂量相关,我国指南建议老年患者起始抗甲状腺药物剂量不宜过高,甲巯咪唑每日总量 5 ~ 20 mg 口服或丙硫氧嘧啶每日总量 50 ~ 300 mg 分次口服。
(3)疗程
抗甲状腺药物治疗疗程 12 ~ 18 个月。
老年亚临床甲亢
我国指南建议根据老年人亚临床甲亢相关风险的严重程度,结合病因、年龄和血清 TSH 水平进行分层管理,采取个体化的治疗策略。
治疗适应证:
(1)对于重度亚临床甲亢患者推荐治疗。
(2)对于轻度亚临床甲亢患者,无论是否伴有相应症状均可以考虑治疗以降低心房颤动的风险;
对于伴有心脏病、糖尿病、肾衰竭、既往卒中或短暂性脑缺血等疾病,或存在动脉粥样硬化性心血管疾病、心力衰竭、瓣膜心脏病等疾病危险因素的患者,为降低潜在心血管疾病恶化的风险,推荐治疗。
治疗方案的选择:
(1)年龄 ≥ 65 岁的轻度 Graves 病亚临床甲亢患者应首选抗甲状腺药物治疗,放射性碘治疗仅考虑用于抗甲状腺药物不耐受、病情复发或合并心脏疾病者。
(2)年龄 ≥ 65 岁的 Graves 病亚临床甲亢患者且合并心脏疾病,由于发生不良心血管事件的风险高,推荐使用抗甲状腺药物或放射性碘治疗。
(3)对于毒性多结节性甲状腺肿和高功能腺瘤患者,由于可能为持续性亚临床甲亢,无论是轻度或重度均应首选放射性碘治疗或手术治疗;如不能进行放射性碘治疗,也可考虑终身小剂量抗甲状腺药物治疗。
(4)对于甲状腺肿大明显、有局部压迫症状、合并原发性甲状旁腺功能亢进或怀疑甲状腺癌者,推荐手术治疗。
妊娠期甲亢
☉ Graves 病孕龄妇女何时可以计划妊娠?
建议最好在治疗方案不变的情况下,2 次间隔至少 1 个月的甲状腺功能测定结果在正常参考范围内并平稳后妊娠,以减少妊娠不良结局。
☉ 控制妊娠期甲亢如何选择药物?
孕前:
如果 Graves 病患者选择 ATD 治疗,建议计划妊娠前停用 MMI,改换 PTU。在 PTU 和 MMI 转换时应当注意监测甲状腺功能变化及药物不良反应,特别是血常规和肝功能。
孕时:
妊娠 6 ~ 10 周是 ATD 导致出生缺陷的危险窗口期,妊娠早期首选 PTU,如果不能应用 PTU,MMI 可以作为第二选择用药。
ATD 的剂量取决于 T4 升高的程度和症状的严重程度。MMI 与 PTU 的等效剂量比约为 1︰(10 ~ 20),PTU 每天 2 ~ 3 次,分开服用。 图源:作者整理
图源:作者整理
☉ Graves 病患者妊娠早期停用 ATD 后甲亢复发或加重的风险因素包括:
1. 妊娠前 ATD 治疗的时间短(< 6 个月);
2. TSH 水平低;
3. MMI 每天剂量超过 5 ~ 10 mg 或 PTU 100 ~ 200 mg 才能维持甲状腺功能正常;
4. 有活动性眼病;
5. 巨大甲状腺肿;
6. 高水平 TRAb。
尽管有些患者有上述复发的风险,是否应用 ATD,还要取决于妊娠期 FT4 水平和患者的临床症状。  妊娠期甲亢的监测指标,控制目标及监测频率
妊娠期甲亢的监测指标,控制目标及监测频率
图源:作者整理 
儿童甲亢
由于过量甲状腺激素可以损害多系统脏器,故 GD 患儿需要及时治疗。
☉ 儿童可用哪种抗甲状腺药物(ATD)?
硫酰胺类(Thionamides)充当甲状腺过氧化物酶(TPO)的优先底物,从而防止甲状腺球蛋白分子中的酪氨酸碘化并阻断甲状腺激素合成。
硫酰胺类卡比马唑(CBZ)或其活性代谢产物甲巯咪唑(MMI)可用于治疗儿童甲状腺功能亢进。而丙基硫氧嘧啶(PTU)因有肝衰竭风险故不宜使用。
ATD 的(最佳)起始剂量是多少?
初始剂量为 0.15 ~ 0.5 mg/kg/d MMI 或 0.25 ~ 0.75 mg/kg/d CBZ。每日一次给药。
剂量滴定(Dose titration,DT)法:
抗甲状腺药物(ATD)的起始剂量将取决于体重、体征、症状和生化严重程度。
起始剂量 0.15 ~ 0.3 mg/kg/d MMI 或 0.25 ~ 0.5 mg/kg/d CBZ 可使大多数患者在前 4 ~ 6 周内的甲状腺激素浓度恢复正常。
然后根据常规的甲状腺功能检查,将剂量减少 25 ~ 50%。在有严重症状的病例中,可给予大剂量的 ATD,最高可达 0.5 mg/kg MMI 或 0.75 mg/kg CBZ。0.6 mg MMZ 大致相当于 1.0 mg CBZ。
阻断和替代(Block and replace,BR)法:
剂量为 0.3 ~ 0.5 mg/kg/d MMI 或 0.5 ~ 0.75 mg/kg/d CBZ 可阻止大多数患者产生内源性甲状腺激素。
当 FT3 回落至在参考范围内,可根据年龄和体重给予左甲状腺素替代剂量。如严重疾病或甲状腺激素浓度(尤其是 FT3)未如预期下降,则可使用较高剂量的 ATD(例如,1.0 mg/kg MMI 或 1.3 mg/kg CBZ)。
2022 ETA 指南推荐:在大多数情况下,DT 是 ATD 的首选治疗方法。
>>点击阅读《2022 ETA指南:儿童 Graves'病的管理》

如何监测甲状腺功能?
接受 ATD 治疗的患者,应在最初 3 个月内每隔约 4 周复查甲状腺激素及 TSH,然后根据临床病程进行每 2 个月的评估、随后是每 3 个月。
何时停药?
TSH 受体抗体(TSHR-Ab)可用于预测是否缓解。如果 TSHR-Ab 升高,缓解可能性不大,不应停止 ATD 治疗。
ATD 通常要至少服用 3 年,在 TSAb 水平降低几个月后停止。如疾病特征提示缓解的可能性较低,可以考虑使用时间 ≥ 5 年。
停用 ATD 后应如何随访?
如怀疑甲亢复发应检测甲状腺功能,或第一年停用 ATD 后每 3 ~ 4 个月检查一次,第二年每 6 个月检查一次,以后每年检查一次。 β-受体阻滞剂在甲亢中的应用
β-受体阻滞剂在甲亢中的应用
图源:作者整理 
5 月 20 日至 6 月 30 日,诊疗顾问的疾病全部【免费查看】,邀你来点评!
觉得内容没有解决临床问题?
内容很不错,很细致!
内容有错误?
点击每篇内容下方的「点评」图标,即可反馈
策划 | 戴冬君
投稿地址 | drugs@dxy.cn
题图 | 站酷海洛
参考文献
4.《内分泌代谢病学》
5. 2022 European Thyroid Association Guideline For the management of pediatric Graves’disease.

