
本文参考指南:点击即可阅读指南原文
1、急性期能否降尿酸?
国内外大多学者均建议在痛风发作控制 2 ~ 4 周后起始降尿酸药物治疗;已服用降尿酸药物治疗的患者,急性发作期不建议停药。
两项小型随机对照研究以及一项观察性研究结果显示,在痛风发作时启动降尿酸治疗不会显著延长发作时间和严重程度。国外个别指南也提出在足量抗炎药以及镇痛药的应用下,可以在急性期进行降尿酸治疗,但推荐等级弱(如 2020 年 美国风湿协会的痛风指南弱推荐),尚未被普遍接受。

2、何时起始降尿酸治疗?
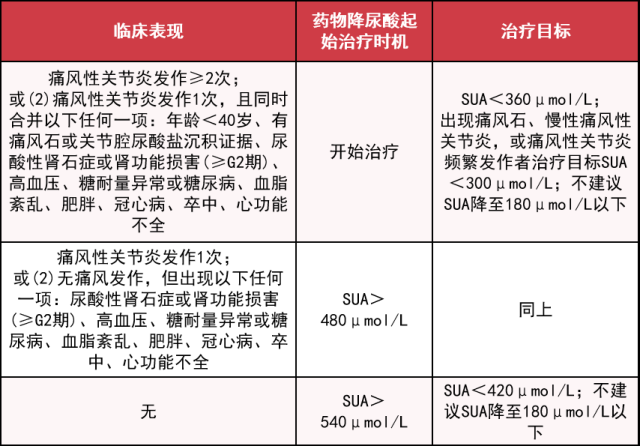
注:SUA 为血清尿酸;肾功能损害(G2 期)指估算的肾小球滤过率(eGFR)60 ~ 89 mL·min-1·1.73m-2;痛风性关节炎频繁发作指发作 ≥ 2 次/年。

3、多种降尿酸药物能否联用?
对于单药充分治疗血尿酸仍未达标的患者,可考虑联合应用两种不同作用机制的降尿酸药物,以提高尿酸达标率。

4、对高尿酸血症和痛风患者有何饮食建议?


5、如何碱化尿液?
(1)水化
饮水量不足与高尿酸血症存在相关性,增加饮水量可减少痛风发作次数,降低血尿酸水平,增加排尿量从而促进肾脏排泄尿酸,减少尿酸盐结晶沉积。
无肾脏病、心力衰竭等禁忌的情况下,痛风患者每天饮水量 2 L 以上,尽量选择弱碱性、小分子水。尽量保证每日尿量 2 L 以上。
(2)碱化
碱化尿液是预防和溶解尿酸性肾结石的主要方法。接受降尿酸药物,尤其是促尿酸排泄药物治疗的患者及尿酸性肾石症患者,推荐将尿 pH 值维持在 6.2 ~ 6.9,最有利于尿酸盐结晶溶解和从尿液排出,减少结石形成风险。
① 碳酸氢钠
适用于慢性肾功能不全合并代谢性酸中毒患者。起始剂量 0.5 ~ 1.0 g 口服,3 次/d,与其他药物相隔 1 ~ 2 h 服用。
主要不良反应为胀气、胃肠道不适,长期应用需警惕钠负荷过重诱发充血性心力衰竭和水肿及高血压的可能。在使用过程中,血中碳酸氢根浓度应该维持在 22 ~ 26 mmol/L。
② 枸橼酸盐制剂
包括枸橼酸氢钾钠、枸橼酸钾和枸橼酸钠,以前者最为常用。枸橼酸盐是尿中最强的内源性结石形成抑制物,同时可碱化尿液,增加尿尿酸溶解度,溶解尿酸结石并防止新结石的形成,主要用于尿酸性肾结石、胱氨酸结石及低枸橼酸尿患者。
枸橼酸氢钾钠起始剂量 2.5 ~ 5.0 g/d,服用期间需监测尿 pH 值以调整剂量,一般用量可至 9 ~ 10 g/d,疗程 2 ~ 3 个月。
禁用于急性肾损伤或慢性肾衰竭(G4 ~ 5 期)、严重酸碱平衡失调、慢性泌尿道尿素分解菌感染及肝功能不全患者。枸橼酸合剂口服时应注意监测血钾水平,避免发生高钾血症。

6、难治性痛风如何治疗?
难治性痛风是指具备以下三条中至少一条:
单用或联用常规降尿酸药物足量、足疗程,但血尿酸仍 ≥ 360 μmol/L;
接受规范化治疗,痛风仍发作 ≥ 2 次/年;
存在多发性和(或)进展性痛风石。
难治性痛风的治疗原则主要包括两点:降低血尿酸水平和改善临床症状。
聚乙二醇重组尿酸酶制剂用于难治性痛风的降尿酸治疗;
疼痛反复发作、常规药物无法控制的难治性痛风患者,可考虑使用白细胞介素 1(IL-1)或肿瘤坏死因子 α(TNF-α)拮抗剂;
如痛风石出现局部并发症 (感染、破溃、压迫神经等) 或严重影响生活质量时,可考虑手术治疗。

7、如何预防降尿酸初期痛风发作?
血尿酸水平波动易诱发痛风急性发作,痛风患者降尿酸药物治疗初期应预防痛风发作。
痛风患者降尿酸治疗初期,推荐首选小剂量(0.5 ~ 1 mg/d)秋水仙碱预防痛风发作,至少维持 3 ~ 6 个月;
不能耐受秋水仙碱的患者,建议小剂量 NSAID(不超过常规剂量的 50%)或糖皮质激素(强的松 ≤ 10 mg/d)预防发作,至少维持 3 ~ 6 个月;
建议小剂量起始降尿酸药物,缓慢加量,以避免或减少痛风发作。

策划 | 戴冬君
投稿 | daidongjun@dxy.cn
题图 | 站酷海洛
参考文献
1. 高尿酸血症/痛风患者实践指南. 黄叶飞 杨克虎等 《中华内科杂志》 2020 年 59 卷 7 期 519-527 页 2. 痛风基层合理用药指南. 中华医学会 中华医学会临床药学分会 等 《中华全科医师杂志》 2021 年 20 卷 6 期 631-638 页
3. 痛风及高尿酸血症基层诊疗指南(2019 年). 中华医学会 中华医学会杂志社等 《中华全科医师杂志》 2020 年 19 卷 4 期 293-303 页
4. 中国高尿酸血症相关疾病诊疗多学科专家共识. 高尿酸血症相关疾病诊疗多学科共识专家组 《中华内科杂志》 2017 年 56 卷 3 期 235-248 页
5. 中国高尿酸血症与痛风诊疗指南 (2019). 中华医学会内分泌学分会 《中华内分泌代谢杂志》 2020 年 36 卷 1 期 1-13 页
6. 中国慢性肾脏病患者合并高尿酸血症诊治专家共识. 中国慢性肾脏病患者合并高尿酸血症诊治共识专家组 《中华肾脏病杂志》 2017 年 33 卷 6 期 463-469 页
7. 美国风湿病学会痛风管理指南. 美国风湿病学会. 2020 年
