值夜班时,护士在电话里喊起来:「徐医生,26 床晚餐前血糖 15.6 mmol/L!」
患者 2 型糖尿病 6 年,因血糖控制不佳入院,三餐前短效胰岛素+睡前长效胰岛素类似物强化治疗中,无其它不适。咋处理?也不难,餐前短效胰岛素加量呗。问题是,应该追加多少胰岛素,既能把血糖降至目标值,又避免低血糖?
这个问题似乎太家常便饭了。住院的糖尿病患者多数血糖控制不佳,通常进行基础+餐时胰岛素或胰岛素泵的强化治疗。面对突如其来的高血糖,需要再补充一定剂量的胰岛素,我们把这个补充量的胰岛素称之为「校正胰岛素」(correction insulin)。仅凭经验或感觉决定校正胰岛素剂量?当然不能。我个人认为,顺利完成这个步骤,不妨分两步走:
第一步:确定血糖目标值
在 2017 年《中国住院患者血糖管理专家共识》中,关于非妊娠住院糖尿病患者的控制目标,共识是这样分层(表 1)的:
表 1 非妊娠糖尿病患者血糖控制目标分层

那么,这严格、宽松或一般的控制标准,分别适合哪些人群?共识里又给出了不同人群的控制目标(表 2):
表 2 非妊娠糖尿病患者血糖控制目标

注:a 低血糖高危人群: 糖尿病病程>15 年、存在无感知性低血糖病史、有严重伴发病如肝肾功能不全或全天血糖波动大并反复出现低血糖的患者;b 心脑血管疾病高危人群:具有高危心脑血管疾病风险(10 年心血管风险>10%) 者, 包括大部分>50 岁的男性或>60 岁的女性合并一项危险因素者 (即心血管疾病家族史、高血压、吸烟、血脂紊乱或蛋白尿)。
在妊娠合并糖尿病的人群中,血糖控制目标(表 3)如下:
表 3 糖尿病妊娠与妊娠糖尿病血糖控制目标

第二步:确定校正胰岛素的剂量
1. 胰岛素泵治疗者,确定校正胰岛素剂量的方法
计算患者的胰岛素敏感系数(ISF),即 1U 胰岛素能降低的血糖值(mmol/L)。
使用短效胰岛素者,ISF(mmol/L/U)=1500/(每日胰岛素总量×18)。
使用速效胰岛素者,ISF(mmol/L/U)=1800/(每日胰岛素总量×18)。
举例:每日短效胰岛素总量 50U,ISF=1500/(50×18)=1.6 mmol/L/U,说明注射 1U 胰岛素使其血糖降低 1.6 mmol/L。
校正胰岛素剂量=(实测血糖-目标血糖)/ ISF。
举例:实测餐前血糖 15.6 mmol/L,目标血糖 7.0 mmol/L,ISF=1.6,校正胰岛素剂量=(15.6-7.0)/1.6=5.3U。
那么,可以直接给予校正剂量了吗?
不可以。上次给予餐前大剂量胰岛素后,剩余的活性胰岛素依然有降糖作用,可能和校正胰岛素作用叠加,引发低血糖。
如何评估剩下的活性胰岛素数量呢?估算方法如下:
对于肥胖、高龄、胰岛素量大或使用短效胰岛素时,胰岛素以每小时16%-20% 速度消耗。
对于青少年、消瘦、胰岛素敏感或使用速效胰岛素者,胰岛素以每小时25%-30% 速度消耗。
举例:餐前大剂量短效胰岛素 10 U,1 小时后剩余活性胰岛素约 10-10×(16%-20%)=8.0U-8.4U,2 小时后剩余约 6.0U-6.8U。
因此,计算出的校正剂量必须减去当下剩余的活性胰岛素,才是真正的校正剂量。还要注意,对餐前高血糖进行校正时,可将校正剂量加入餐前大剂量,如在餐后 2 小时进行校正,下一餐餐前补充大剂量时则要考虑餐后校正胰岛素的剩余活性。
如果患者不能进食,没有给予餐前大剂量,则不必考虑活性胰岛素的问题了。有些智能胰岛素泵,可以自动精确计算 ISF、剩余活性胰岛素等参数,只需输入血糖值,即可得到校正剂量,更方便快捷。
2. 基础+餐时(短效或速效)胰岛素治疗者,确定校正胰岛素剂量的方法
此种模式没有统一的校正方法,国内文献研究极少,美国两个医学机构推荐的方法值得借鉴。
一是来自美国内分泌学会(The Endocrine Society,ENDO)在 2012 年发表的《非重症住院患者高血糖的管理:内分泌学会临床实践指南》,另一个是来自美国医院医学会血糖管理组(the Society of Hospital Medicine,SHM)在 2008 年发表的《皮下注射胰岛素设定规则报告:有效的制定和实施策略》。
二者推荐的住院患者血糖控制目标类似却没有中国如此细致,比如前者要求餐前血糖控制在 7.8 mmol/L 以下,随机血糖控制在 10.0 mmol/L 以下,有严重疾病或低血糖风险者放宽标准。
在进行校正胰岛素治疗时,ENDO 仅针对非重症 2 型糖尿病作出了示例(表 4)。
表 4 ENDO 非重症 2 型糖尿病校正胰岛素规则
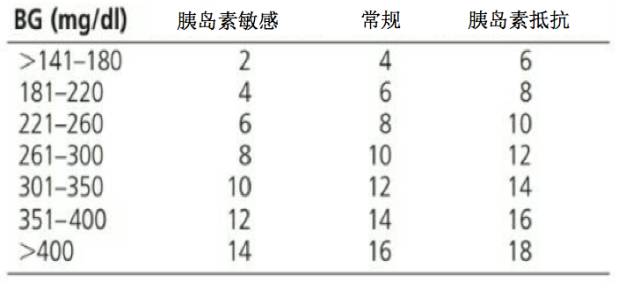
注:1 mmol/L=18 mg/dl,表中 BG 为空腹、餐前或睡前血糖
正常进食者,校正胰岛素参照「常规」(usual)组加入餐时胰岛素在餐前给予。老年人、肾功能衰竭者参照「敏感」(insulin-sensitive)组给予,糖皮质激素治疗者及入院前每天胰岛素总量>80U 参照「抵抗」(insulin-resistant)组给予。
睡前校正时参照「常规」组减半给予。
无低血糖发生,空腹或餐前血糖持续高于 140 mg/dl,校正胰岛素可从「敏感」组升级至「常规」组或由「常规」组升级至「抵抗」组。有低血糖发生时,则反之。
SHM 按照每日胰岛素总量分层推荐,校正胰岛素加入餐时胰岛素在餐前或睡前给予(表 5)。
表 5 SHM 校正胰岛素规则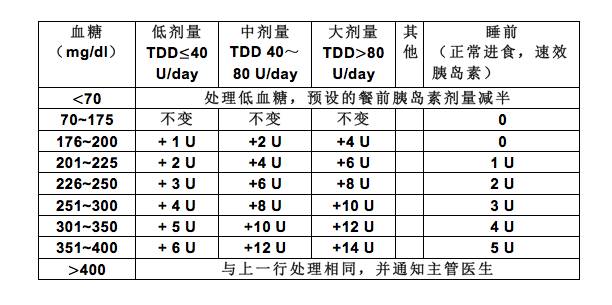
注:1 mmol/L=18 mg/dl,TDD:每日胰岛素总量,Bedtime:睡前,表中血糖为空腹、餐前或睡前血糖
个人认为,ENDO 推荐的校正剂量偏大(或许与美国人体质指数有关),且对常规、敏感和抵抗组的界定不易掌握;SHM 推荐剂量偏小,易于选择,也没有限制糖尿病类型,值得中国人群参考。
餐后高血糖如何处理?
对于餐后高血糖,如果没有急性并发症,急于校正可能不适合。因为餐时+基础模式不易估计剩余的活性胰岛素,若急于校正餐后高血糖,可能干扰到下一餐的餐前及餐后血糖。
无需紧急处理的餐后高血糖,可以等到下一餐餐前或睡前按上述方法处理。
另外,胰岛功能极差的糖尿病患者血糖波动大,校正剂量过大容易引发低血糖,我的经验是每次校正 2~3U,仅供参考。
参考文献
1. 中国医师协会内分泌代谢科医师分会. 中国胰岛素泵治疗指南(2014 版).
2. 马学毅. 胰岛素泵治疗糖尿病. 北京:人民军医出版社,2011.
3. Guillermo E. Umpierrez, Richard Hellman, Mary T. Korytkowski,et al.Management of Hyperglycemia in Hospitalized Patients in Non-Critical Care Setting: An Endocrine Society Clinical Practice Guideline.J Clin Endocrinol Metab, 2012, 97(1):16-38.
4. Greg Maynard, David H. Wesorick,Cheryl O’malley,et al.Subcutaneous Insulin Order Sets and Protocols:Effective Design and Implementation Strategies.Journal of Hospital Medicine,2008,3(5):S49-S21.
5. 中国医师协会内分泌代谢科医师分会. 中国住院患者血糖管理专家共识. 中华内分泌代谢杂志 ,2017 , 33(1):1-10.
