在 2 型糖尿病的血糖管理中,餐后血糖管理是重要组成部分。针对餐后高血糖的降糖药物种类繁多,有经典老药α-糖苷酶抑制剂(AGI),亦有崛起的「新秀」二肽基肽酶-4(DPP-4)抑制剂。临床实践中,我们如何作出合理选择呢?在老大与新秀的 PK 中,孰优孰劣?
控制餐后高血糖,缘何成重中之重
进入正题前,有必要阐述控制餐后高血糖的重要性。在我国糖尿病前期患者中,约 70% 是单纯糖耐量受损;而流行病学筛查诊断的糖尿病患者中,单纯餐后血糖升高者的比例达 50%。餐后高血糖不仅与糖尿病微血管并发症、大血管并发症发生风险增高相关,还与心血管疾病的危险因素(如颈动脉内中膜厚度)相关,是全因死亡和心血管死亡的独立危险因素。这可能与其带来血糖波动,从而促进氧化应激反应和内皮功能损害有关。此外,餐后高血糖会使胰岛β细胞功能进一步恶化 1。
控制餐后高血糖有助提高整体血糖的达标率,改善糖化血红蛋白(HbA1c)。同时降低心血管事件发生风险,改善诸如血脂、血压、炎症因子、颈动脉内中膜厚度等心血管疾病危险因素 1。毋庸置疑,控制餐后高血糖实为血糖管理的重中之重。
从指南或共识出发,AGI 是控制餐后高血糖的基石
从国内外指南以及共识看,AGI 为控制餐后高血糖的一线选择 1,4,5(表 1),而 DPP-4 抑制剂在 2017 年版中国 2 型糖尿病防治指南中推荐为单药治疗控制不佳后的二联或三联治疗选择 2(图 1):
表 1. 国内外指南或共识对 AGI 及 DPP-4 抑制剂的推荐
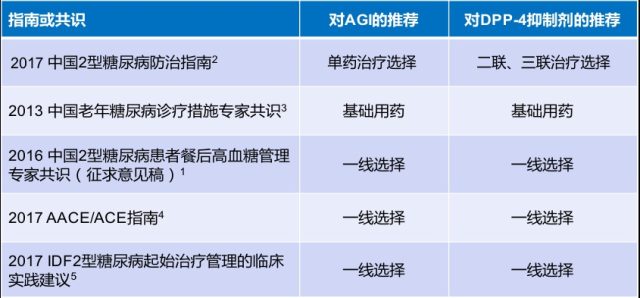
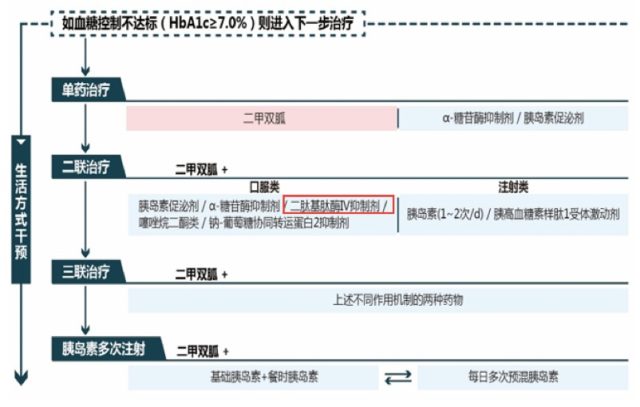
图 1. 2017 中国 2 型糖尿病防治指南 2:DPP-4 抑制剂的地位
如此作出推荐,其降低餐后血糖的疗效差别是原因之一(表 2)6。
表 2. 糖尿病患者血糖波动管理专家共识所示:各类降糖药物对餐后血糖的疗效差异

药物特性:AGI 占据五大优势
与 DPP-4 抑制剂相比,AGI 在药物特性上具有五大特点:
其一、伏格列波糖等 AGI 更适合中国糖尿病患者 7。虽然餐后血糖受到胰岛β细胞功能、胰岛素敏感性、消化吸收等因素影响,但饮食是其中重要影响因素之一 8。我国人群饮食结构以米、面等碳水化合物摄入为主 9,而碳水化合物在餐后 2 小时吸收完毕,是高血糖的「主谋」10,伏格列波糖等 AGI 恰恰通过竞争性抑制α-糖苷酶,延缓碳水化合物吸收,从而有效降低餐后高血糖。而 DPP-4 抑制剂主要通过抑制 DPP-4 提高胰高血糖素样多肽-1(GLP-1)水平,促进胰岛β细胞分泌胰岛素发挥降糖作用 1,对有中国特色饮食结构的糖尿病患者不具有特异性作用。
其二、伏格列波糖的主要降糖作用,并不依赖胰岛β细胞对胰岛素的分泌,相反地,它还防止胰岛β细胞「过劳工作」,对提高胰岛素敏感性也有作用 11。从作用机制看,DPP-4 抑制剂属于间接促泌剂。新诊断糖尿病患者胰岛β细胞功能仅剩 50%,而促泌剂的使用可能进一步加剧β细胞功能的丧失 12,并引起高胰岛素血症。研究表明,DPP-4 抑制剂的降糖疗效与患者基线β细胞功能显著相关 13,比磺脲类更早出现继发失效 14。相对而言,伏格列波糖比 DPP-4 抑制剂的适用人群更广,对β细胞益处更多。
其三、除了作用于碳水化合物,伏格列波糖在长期给药后,可明显降低 DPP-4 活性,增加血中总 GLP-1 水平及活性 GLP-1 水平 15,16,发挥降糖及其它获益作用。比起单用 DPP-4 抑制剂,可谓「一箭双雕」。
其四、伏格列波糖不吸收入血,几乎都经过粪便排泄 11。研究表明,健康成年男性(n = 10)单次服用伏格列波糖 2 mg(10 倍常规剂量)时,血浆及尿中未检测出伏格列波糖 17。伏格列波糖可用于慢性肾脏病 1-3 期患者(eGFR ≥ 30 ml/min/1.73m2),4-5 期(eGFR<30 ml/min/1.73m2)患者则谨慎使用 18。相对于吸收入血,绝大多数经肾脏排泄的 DPP-4 抑制剂来说 19,伏格列波糖为用药安全奠定了基础。
其五、伏格列波糖随餐服用,不进餐不服,且调整方便。对于进餐不规律的患者,伏格列波糖比每天服用 1-2 次的 DPP-4 抑制剂更适合,安全性更好。同时,伏格列波糖呈剂量依赖性降低餐后血糖 17,其说明书明确指出疗效不佳可由每次 0.2 mg 增至每次 0.3 mg20,调整方便,而 DPP-4 抑制剂说明书推荐剂量固定 21,疗效不佳时可能需要加用其它药物,另外,部分研究未显示其在推荐剂量基础上增量可以增强降糖疗效 22。
小结
控制餐后高血糖,是糖尿病血糖管理的重中之重,由此可以带来视网膜、心脑血管等靶器官的获益。无论是国内外指南抑或共识,AGI 类药物为控制餐后高血糖的一线选择。相比较 DPP-4 抑制剂,伏格列波糖在药物特性上占据五大优势,这是其成为餐后血糖控制基石的原因之一。
参考文献
中国 2 型糖尿病患者餐后高血糖管理专家共识.《中国糖尿病杂志》.2016;24(5).
中华医学会糖尿病学分会. 中国 2 型糖尿病防治指南 2017 年版
中国老年学学会. 中华内科杂志.2014.53(3):243-251.
Garber AJ, et al. Endocr Pract. 2017,23(2):207-238.
IDF Working Group. Clinical Practice Recommendations for managing Type 2 Diabetes in Primary Care-2017.
中华医学会内分泌学分会. 糖尿病患者血糖波动管理专家共识. 药品评价 2017,14(17):5-8.
Zhu Q, et al. Clin Ther. 2013 Jun;35(6):880-99.
中国糖尿病患者餐后高血糖的药物治疗. 药品评价. 2012,9(4):42-47.
Zhou BF, et al. J Hum Hypertens. 2003 Sep;17(9):623-30.
Monnier L. Eur J Clin Invest. 2000;30(suppl 2):3-11.
Kohei Kaku.Expert Opin. Pharmacother. (2014) 15(8):1181-1190.
Diabetes. 1995 Nov;44(11):1249-58.
Journal of Diabetes Research.Volume 2016, Article ID 4509603.
Mamza J, et al. Ann Med. 2016;48(4):224-34.
Moritoh Y, Takeuchi K, Hazama .J Pharmacol Exp Ther. 2009 May;329(2):669-76.
Narita T, Yokoyama H, Yamashita R,et al. Diabetes Obes Metab. 2012 Mar;14(3):283-7.
倍欣(伏格列波糖)说明书
中国医师协会内分泌代谢科医师分会. 中华内分泌代谢杂志,2016,32(06):455-460
二肽基肽酶-抑制剂的研究进展. 吉林医药学院学报.2017.38(2):130-134.
青木 伸(札幌社保综合医院 ・ 内科): 临床与研究, 73(10), 2419-2423, 1996.
利格列汀、西格列汀、沙格列汀等说明书
Yasuhiko Iwamoto, et al. Endocrine Journal 2010, 57 (5), 383-394.
审批编号:CN/VAS/1801/0001
